Por Eduardo Doménech Martínez.
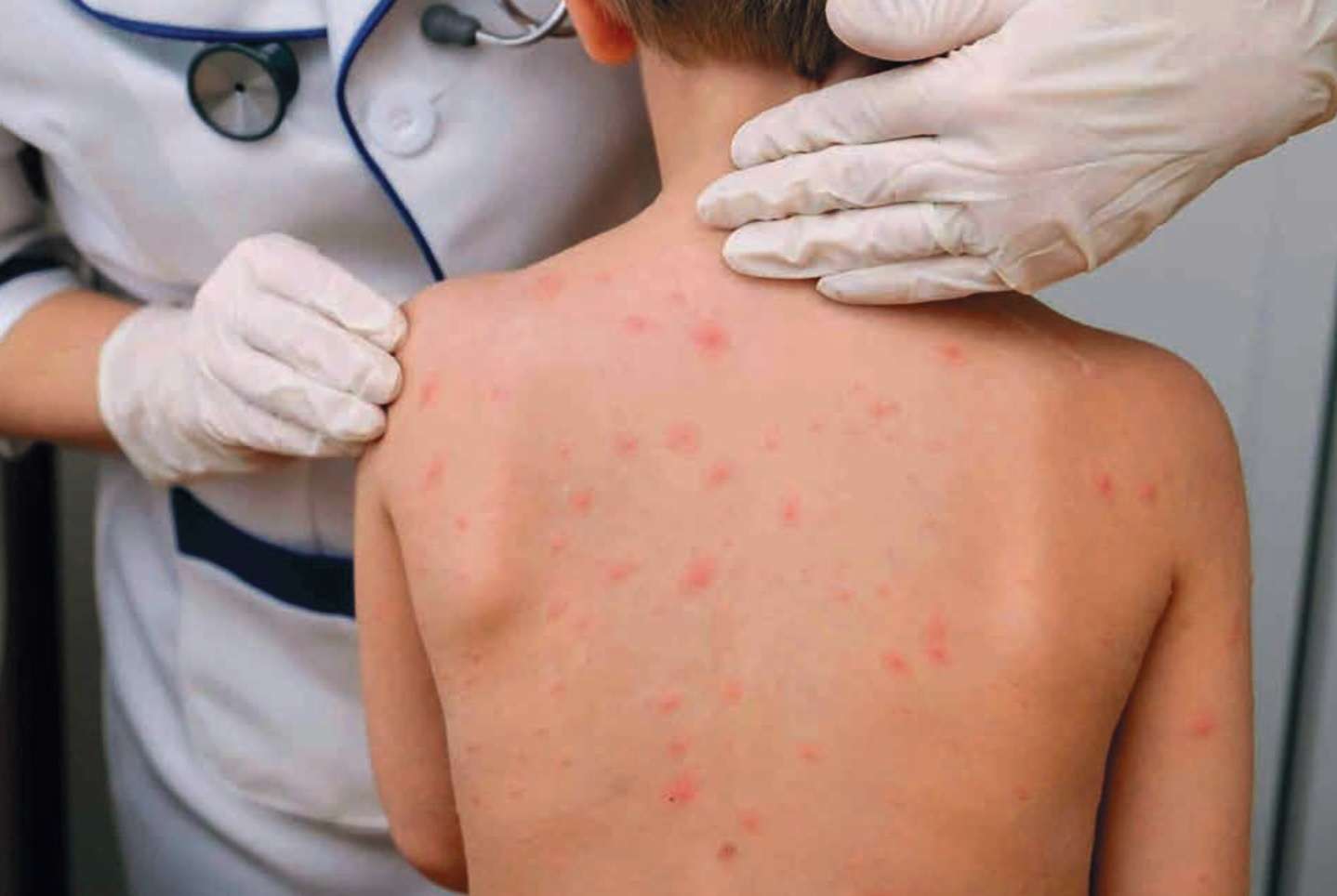
Desde hace unos meses han aparecido en los medios de comunicación noticias alarmantes sobre el sarampión y a veces contradictorias, por lo que me ha parecido interesante abordar este tema al leer hoy la noticia de que desde comienzos de este año se ha incrementado el número de casos.
La alarma saltó cuando la OMS retira a España el estatus de país libre de sarampión, después de que los casos se duplicaran en un año. El hito marca la pérdida de un logro que España consiguió en el año 2016. Esta decisión, notificada al ministerio de Sanidad por el Comité Regional Europeo de Verificación (CRV), reconoce el restablecimiento de la transmisión endémica del virus tras evaluar los datos de 2024, en el que se detectaron 227 casos en nuestro territorio. No sólo eso, sino que la tendencia ha continuado en 2025, de forma que la ministra de Sanidad, Mónica García, informaba en un comunicado de prensa reciente, que en 2025 se habían registrado 397 casos confirmados, casi el doble.
Y ello se produce en un contexto de expansión de la enfermedad a escala mundial y europea que los expertos achacan a un factor fundamental como es el declive en las tasas de vacunación. La cobertura de vacunación contra el sarampión y los niveles de inmunidad colectiva contra el sarampión en el mundo y las regiones de la OMS empeoraron entre 2019 y 2023 (Plans-Rubió, P. en Vaccines, 2025). En España, esto se atribuye según los expertos —Moraga-LLop F. portavoz de la Asociación Española de Vacunología y Velasco M. portavoz de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica) —a un incremento del perfil antivacunas y a la disrupción que supuso la pandemia en los sistemas de vigilancia y vacunación.
Según los últimos datos del Ministerio de Sanidad, hasta un 97,3% de la población objetivo de vacunarse en nuestro país había recibido en 2024 la primera dosis de la triple vírica (que protege frente al sarampión, la rubeola y las paperas). El problema está en la segunda dosis: en este caso la cobertura es del 93,8%, sin embargo, para lograr una inmunidad grupal efectiva, se considera que debería superar el 95%, y la tendencia, además, es a la baja. Se ha observado también una disparidad geográfica, pues Ceuta y Melilla tienen tasas de vacunación menores del 90% en primera dosis, mientras que entre el 90 y el 95% están Aragón, La Rioja y Canarias. En segunda dosis, el número de comunidades que no alcanza el objetivo es aún mayor. Por otra parte, la tasa mundial de vacunación con dos dosis cayó a un promedio del 65,3%. La inmunización masiva no sólo protege a quien recibe la vacuna, sino que también evita la propagación del virus en la comunidad. Este fenómeno es conocido como inmunidad de grupo.
Aun así, la aparición de los brotes no se entiende si no es en relación al incremento de la transmisión en países cercanos. El propio ministerio de Sanidad achaca el repunte exponencial de la incidencia en España al contexto internacional. En este sentido, señala que la situación en países de nuestro entorno muestra un aumento generalizado de casos y brotes de sarampión y que esta circunstancia ha ralentizado el camino hacia la eliminación de la enfermedad a nivel global, restableciéndose la circulación endémica en más países.
Esto podría explicarse por el efecto de la pandemia de covid-19 en los sistemas sanitarios, especialmente de países con ingresos más bajos, suspendiéndose campañas de vacunación contra la polio y el sarampión. Los datos del Ministerio de Sanidad se mueven en esta dirección: en 2024, el 23,3% de los casos fueron importados, principalmente desde Marruecos y Rumanía, y otro 44,9% estaban vinculados a esas importaciones. Esos casos importados normalmente no tienen más alcance que, en todo caso, una transmisión secundaria a personas vulnerables muy cercanas; la situación se agrava cuando entrañen contacto con grupos de población no vacunados. Por cada persona con sarampión, 9 de cada 10 personas a su alrededor que no estén vacunadas pueden contagiarse.
Con todo, los expertos señalan que el riesgo epidemiológico es relativamente reducido, y se puede controlar con la vacunación y la búsqueda de contactos (Piñeiro Pérez R. An. Pediatr; 103, 2025.). A nivel de pediatría se debería hacer una vacunación de rescate, por lo menos en niños de menos de 5 años que no se han vacunado. Se trata de identificar y proteger a los susceptibles más jóvenes, los más vulnerables a complicaciones graves. Tienen un mayor riesgo de contraer el sarampión las personas que vienen de áreas donde está circulando la enfermedad o que van a viajar y luego vuelven a España, también las personas que trabajan con alta movilidad, así como las personas migrantes. El esfuerzo por mantener coberturas superiores al 95% debe ser una prioridad, tanto a nivel sanitario como gubernamental, incluyendo la vacunación obligatoria si los porcentajes son inferiores al 90%, como ya ha ocurrido en algunos países europeos.
También debería mantenerse un elevado nivel de alerta ante cualquier exantema morbiliforme, realizando una identificación y notificación precoz de cualquier sospecha de sarampión y procediendo a su aislamiento inmediato hasta descartar la enfermedad. De la misma manera, se debe realizar un seguimiento estrecho y exhaustivo de los posibles contactos, valorando adelantar la vacunación a los 9 meses en determinadas poblaciones en situación de brote epidémico (sin contabilizar dicha administración como primera dosis).
Los expertos también inciden en la importancia central de combatir las tendencias antivacunas. Aunque España no tiene un movimiento antivacunas tan estructurado como el de Estados Unidos u otros países europeos, se detecta un preocupante incremento de lo que se denomina “reticencia vacunal”. Son padres con dudas, con falsas informaciones sobre una vacuna que es de las más seguras que hay, lo que hace que baje la tasa de la segunda vacunación. El mayor enemigo de las vacunas pudiera ser el éxito de las propias vacunas, pues la casi desaparición de algunas enfermedades induce a la población a pensar que ya no existen, o a minusvalorar sus riesgos.
El personal médico debe recibir formación específica para asesorar mejor a los padres escépticos sobre las vacunas. Para ello debemos insistir en que una de cada tres mil personas que padecen la enfermedad fallece y una de cada mil sufre una encefalitis que puede dejar secuelas neurológicas. Se ha estimado que desde el año 2000 hasta la actualidad la vacuna ha evitado casi 60 millones de muertes (Piñeiro Pérez R. 2025.) Y por otro lado, tenemos 20 años de evidencia científica que demuestra que no hay ninguna relación entre la triple vírica y problemas de salud como el autismo, en referencia a una de las principales teorías sostenidas por estos movimientos antivacunas.